Данный метод лечения магистрального варикоза является одним из самых надежных и безопасных. Разработанный и внедренный в практику американской компанией VNUS Medical Technologies еще в конце прошлого века, он стремительно завоевал сферу амбулаторной хирургии вен в Европе и северной Америке в рекордно короткие сроки. Малая травматичность, избирательность и непрерывность заданных параметров теплового воздействия на сосуд, стойкий убедительный результат, возможность выполнения в амбулаторных условиях и фактически отсутствующая реабилитация стали решительными аргументами в пользу выбора данной методики большинством прогрессивных флебологов.

РЧО или РЧА?
Для человека, не занимающегося медициной, применение этих аббревиатур порой вызывает ощущение, что это две разные методики. Поскольку «РЧА» чаще используется при описании кардиохирургических вмешательств, а «РЧО» – флебологических. Поэтому давайте сразу определимся с терминологией. РЧО – радиочастотная облитерация, РЧА – радиочастотная абляция. В чем разница?
Термин облитерация (от латинского obliteratio – уничтожение) – изначально медицинский, означающий закрытие или ликвидацию какой-либо полости или трубчатого органа, вследствие «зарастания» ее просвета собственными тканями. Как правило, речь идет об утолщении собственных структур сосуда или полости, разрастании соединительной ткани в стенках, в результате чего просвет данного образования перестает существовать.
Абляция – вообще очень интересный термин. Само слово в переводе с латыни означает «удаление, отнятие, движение от чего либо». Это термин так называемого "позднелатинского" языка – III-VI века – происходящего от более раннего «auferre» – уносить, убирать. За счет добавления «отрицательной» приставки – ab (au) – к корню «fer» (означает "нести") – получается слово, фактически обозначающее «отнятие, унесение, лишение свойств».
До наделения медицинским смыслом термин был геологическим. По определению Большой Советской Энциклопедии, «абляция» означает «унос массы с поверхности твёрдого тела потоком горячих газов, обтекающим эту поверхность... либо уменьшение массы ледника путем таяния, испарения и механического разрушения».
Перенося вышеизложенное в плоскость медицины – при выполнении радиочастотной операции на венах мы совершаем термическую абляцию (под воздействием температуры вена перестает быть сосудом) с последующей облитерацией (варикозная вена зарастает соединительной тканью).
Вот почему обе аббревиатуры имеют право на применение. Однако данное вмешательство все же правильнее называть РЧА, так как в момент его осуществления мы все-таки выполняем абляцию, фиброзная облитерация как таковая наступает позднее.
Такая вот занимательная этимология.
Как работает метод РЧА при варикозе?
В основе методики радиочастотной абляции лежит феномен резистивного нагрева (ohmic heating, он же нагрев Джоуля), заключающийся в нагревании проводника при прохождении через него электрического тока. Природа явления заключается в следующем: разница электрических потенциалов между двумя точками проводника «разгоняет» электроны в электрическом поле, придавая им кинетическую энергию, в результате чего происходит нагрев.
Феномен омического нагрева нашел применение в самых различных отраслях.

Масса привычных приборов, которые вас окружают, работают именно по этому принципу: фен для волос, утюг, электроплита, лампа накаливания, электронная сигарета и многое другое. Омический нагрев также широко используется в промышленности – от пастеризации продуктов до синтеза алмазов.
Феномен резистивного нагрева впервые был описан Джеймсом Прескоттом Джоулем в 1840 г. Независимые исследования русского физика Генриха Ленца в 1842 г. закончились теми же выводами. Поэтому на постсоветском пространстве первый закон Джоуля именуется законом Джоуля-Ленца.
Идея применения РЧ при лечении варикоза – в том чтобы, используя феномен резистивного нагрева, «запаять» больную вену, используя небольшой доступ вместо традиционного разреза и травматичного удаления. Но обо всем по порядку…

Занимательная история РЧА вен нижних конечностей или как закалялась VNUS.
Применение радиочастотной энергии в медицине насчитывает несколько десятилетий. Изначально метод практиковался в области нейрохирургии. Однако предсказуемость и возможность надежного контроля РЧ-излучения вскоре стали причиной поиска новых сфер медицинского применения этого феномена.
Среди прочих упоминалось и лечение вертикального венозного рефлюкса. Но на тот момент предложенная методика далеко не ушла. Дело в том, что точкой приложения РЧ-энергии рассматривалась кровь внутри варикозной вены, воздействие на которую приводило к формированию в сосуде тромба. То есть по сути это была электрокоагуляция крови. Сформированный таким образом тромб с высокой вероятностью может реканализоваться (размыться), и варикозная вена попросту не успеет прорасти соединительной тканью. Полноценной облитерации не наступит. Но даже при положительном эффекте от такой процедуры вероятность рецидива крайне велика. Новаторская идея была отвергнута.

Первые шаги
Однако методике было суждено вернуться в хирургию варикоза после того как РЧА стала применяться для удаления патологических проводящих путей в сердце при лечении аритмий.
Здесь уже была реализована концепция воздействия радиочастоты непосредственно на ткань организма, а не на кровь. В дальнейшем было показано, что электрический ток высокой частоты (от 200 до 3000 кГц), проходивший через стенку сосуда, был безвреден для нервных и мышечных волокон. В то же время он вызывал тот самый нагрев Джоуля, благодаря которому выделялось достаточное количество тепла непосредственно в стенке варикозной вены, в результате чего она и "запаивалась". Это позволило методике РЧА наконец плотно закрепиться во флебологии. Со временем использование радиочастотной энергии вошло в клиническую практику и других врачебных специальностей. На сегодняшний день РЧА широко используется также и в дерматологии, офтальмологии, онкологии.

RF Closure
Первый радиочастотный катетер RF Closure представлял собой венчик из электродов, по которым проходил высокочастотный ток (460 кГц). Таким образом достигался резистивный нагрев тканей венозной стенки, что приводило к закрытию просвета сосуда. То есть, с позиции биофизики, оригинальная методика РЧА вен при варикозе – это эндоваскулярная диатермическая окклюзия. По сути – биполярная коагуляция (как электронож, которым пользуются хирурги для рассечения тканей и прижигания сосудов), но только адаптированная для выполнения внутри сосуда. В качестве проводника для нагрева Джоуля выступает венозная стенка.
Данная методика вполне соответствовала требованиям малой травматичности – выполнялась через небольшой доступ и вполне была способна заменить флебэктомию - операцию по удалению вены. Однако выявленные недостатки этой техники существенно ограничили ее применение.
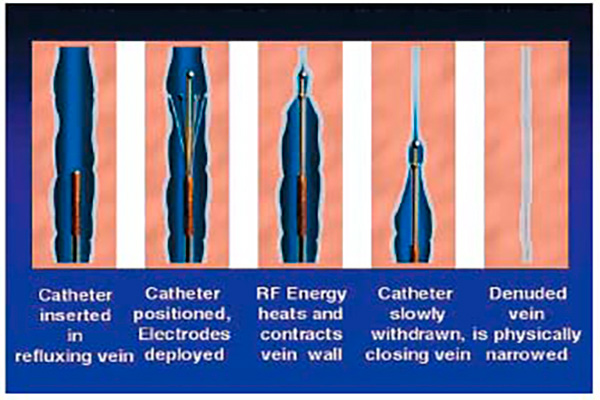
Процедура требовала изрядного количества времени – катетер нужно было извлекать очень медленно, действие это выполнялось под контролем показателей с термопары (измерителя температуры).
Вторым важным недостатком стало существенное снижение электропроводности в процессе - из-за образования во время операции тромбов и прилипания их к электродам.
Зачастую не оставалось ничего иного, как полностью извлечь устройство, очистить электроды от налипшего коагулята и вновь ввести катетер, установив в прежнюю позицию. Это стоило существенных потерь времени. Производитель снабдил катетер каналом для подачи физраствора – чтобы промывать электроды, но это делу существенно не помогло. По этим причинам появилась рекомендация выполнять РЧА магистральной вены на протяжении 20 см от устья, а стальную часть – удалять через небольшие разрезы или проколы.
Разумеется это не вызвало бурю восторгов у флебологов. К чему делать РЧА, если это – лишь замена кроссэктомии (отсечения магистральной вены от глубокой) и все равно нужно выполнять удаление венозного ствола, пораженного варикозом? Конечно никого особенно это не воодушевляло. Вновь технология РЧА не оправдала ожиданий при лечении варикоза вен. И, выражаясь поэтическим языком, методика вновь начала погружаться в забвение.

А в это самое время на 1/6 части суши…
Cоветская модель катетера для РЧА вен нижних конечностей была более прогрессивной. Но до триумфа в эндоваскулярной хирургии не дотянула совсем немного...
В Советском Союзе на тот момент были разработаны иные модели РЧА-электродов. Как показывает ретроспективный анализ – гораздо более продвинутые. Такой катетер представлял собой заземленный моноэлемент в форме оливы, который вводился внутривенно и при работе приводил к нужным изменениям в стенке сосуда. К слову сказать, совершенно идентичным тем изменениям, которые вызывает современная модификация технологии. Но ввиду того что методика выполнялась под наркозом (тумесцентная анестезия на тот момент еще не вошла в мировую клиническую практику) – следовательно, РЧ излучение действовало на вены, которые не были плотно прижаты к катетеру – это не приводило к должной их закупорке.
В 1985 г. Джефри Кляйн впервые применил свой раствор для тумесцентной липосакции. Но в те годы по понятным причинам зарубежные технологии приходили в нашу страну с трудом. А после падения "железного занавеса" случилась рыночная экономика и было уже не до того. Умами завладели иные технологии, от науки весьма далекие.
И как знать – если бы не эти обстоятельства, возможно сейчас бы мы заказывали РЧА-катетеры и генераторы в Медтехнике, а не у корпорации Медтроник. Впрочем, это уже излишне романтическая лирика.

Сlosure FAST спешит на помощь
Очередной период забвения в становлении методики радиочастотных операций при лечении варикоза оказался временным. В конце девяностых годов прошлого века американская компания VNUS Medical Technologies представила усовершенствованную и в то же время отчасти концептуально новую технологию РЧА варикозных вен, которую мы знаем, любим и практикуем по сей день.
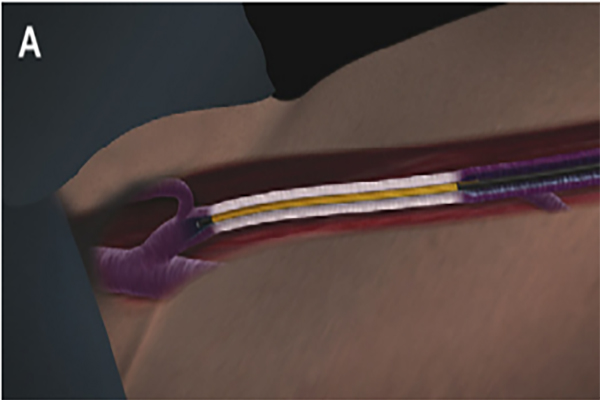
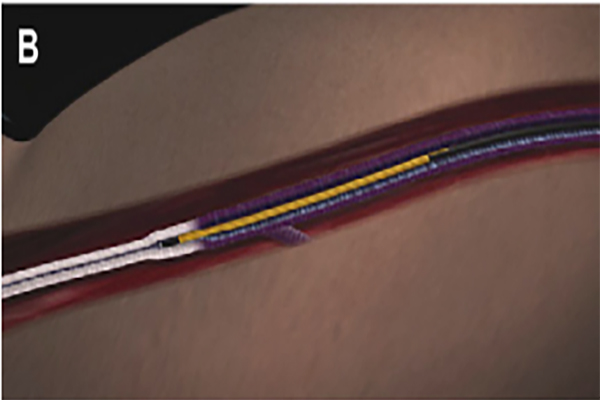
В новом катетере Сlosure FAST уже не было характерного «венчика» – вместо электродов появился 7-сантиметровый нагревательный элемент изолированного типа. Именно его разогревает высокочастотный ток, а все изменения в стенке патологического сосуда возникают в результате передачи тепловой энергии с рабочей части катетера. То есть теперь электроток стал проходить (и разогревать!) не по стенке варикозной вены, а по проводнику в нагревательном элементе. Последний получил специальную "смазывающую" оболочку, препятствующую прилипанию и «прикипанию» катетера к сосудистой стенке. Согласитесь, талантливое решение.
Но уникальность методики не только в этом. Она заключается еще в одном гениальном решении, основанном на серьезных научных изысканиях. Последние показали, что, при непосредственном контакте нагревающего элемента со стенкой варикозной вены, для того чтобы качественно "запаять" сосуд, необходимо создать температуру в 120° C и продержать ее на протяжении 20 секунд. При соблюдении этих условий и появляются характерные нужные нам изменения венозной стенки:
- разрушение внутреннего слоя
- нарушение структуры и сокращение коллагена – белка, образующего каркас вены
- сжимание, укорочение и утолщение стенки варикозного сосуда
- уменьшение просвета вены
Каскад этих изменений в совокупности приводит к достижению нашей цели – облитерации просвета сосуда. Казалось бы – наконец все уже просто: дали 120 градусов, подержали 20 секунд – и дело с концом. Однако нет.
Дьявол в деталях
Техническая сложность реализации таких условий – в том, что, свойства венозной стенки по мере нагревания меняются. И если на первой секунде при выходной мощности радиочастотного генератора в 40 Ватт на нагревающем элементе катетера регистрируются необходимые 120° C, то на двадцатой секунде можно получить все 300° C.

Почему так?
Всем нам со школы известно, что человек состоит на 70% из воды. Вода эта, содержащаяся в нашем случае в крови и венозной стенке, при известном повышении температуры имеет право закипать, образуя пузырьки пара. Эти пузырьки могут разогреваться до гораздо более высоких температур, чем сама вода в жидкой фазе. Температура пара может подниматься значительно выше температуры кипения воды, особенно если этот пар содержится в замкнутой системе, а поступление тепловой энергии не прекращается. Тут недалеко и до обугливания внутренней стенки вены, и до перфорации ее, и даже до ожога кожи.
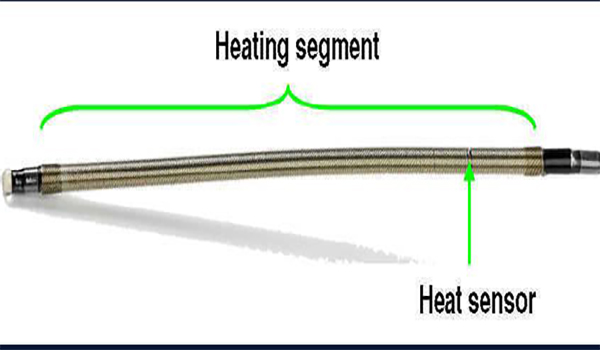
Что делать?
Все гениальное просто – снабдить устройство системой обратной связи: установить в катетер температурный датчик (та самая термопара) и обеспечить генератор соответствующим программным обеспечением, регулирующим мощность аппарата в зависимости от показаний датчика.
В итоге появляется универсальная система постоянно контролируемого, безопасного и качественного воздействия на вену – гениального решения, которому Ваш покорный слуга не может не аплодировать.
Оставалось лишь перестраховаться от возможного термического повреждения окружающих тканей. Этот вопрос был вторичен так как, благодаря кратковременности воздействия (цикл 20 секунд) и четко контролируемой температуре, сфера теплового воздействия остается локализованной в узкой зоне вокруг рабочей части катетера.
А поскольку в те годы в зарубежных странах уже успела получить широкую известность и применение тумесцентная анестезия – то и эта проблема была решена. Пазл, как говорится, сошелся.
В результате получилась превосходная малотравматичная методика, обеспечивающая прекрасный клинический результат. Благодаря конструктивным изменениям нагревательного элемента и возможности автоматического контроля температуры устройство Closure FAST выгодно отличалось от эндовазальных лазеров тех лет. Его конструктивно-аппаратные решения позволяли избежать закипания, карбонизации тканей, перфорации венозной стенки, развития перифлебитов и ожогов кожи. VNUS Medical наконец-то удалось покорить вершину мини-инвазивной флебологии. Да так, что еще несколько лет никто не мог и просто приблизиться к подобным достижениям.
В марте 1999 г. американское FDA одобрило Closure FAST к использованию. Разумеется, вначале проанализировав результаты применения устройства в странах прогрессивной Европы в течение 1998 года. Так уж у них принято – сначала попробовать свое изобретение на европейцах, а потом уж решать – пускать ли инновацию в США или нет.

Что же в итоге получилось?
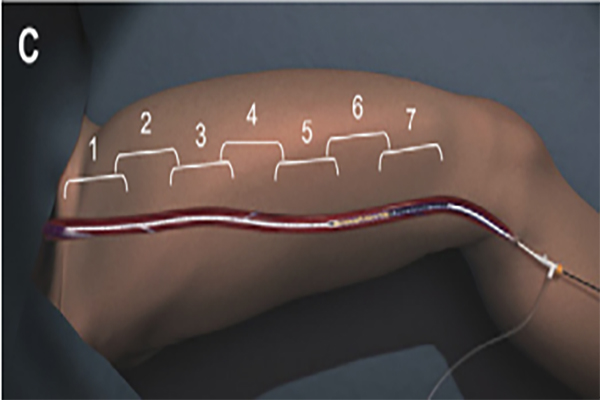
Современная система «VNUS» для выполнения РЧА варикозных вен представляет из себя генератор высокочастотного (460 кГц) тока и катетер Closure FAST (VENEFIT). Последний имеет 7-сантиметровую рабочую зону (нагревательный элемент), в которую вмонтирован датчик контроля температуры. По всей длине катетера нанесены метки на расстоянии 6,5 см друг от друга (для ориентации при извлечении катетера). Также существует модификация с длиной нагревательного элемента 3 см.

Немного цифр
В 2009 г. было объявлено о приобретении VNUS Medical Technologies компанией Covidien за 440 млн $. При этом выручка самой VNUS за 2008 г. составила 101 млн $. Сама же Covidien – это выделившееся в 2007 г. в самостоятельный бизнес медицинское направление мощнейшей корпорации Tyco International. После обретения самостоятельности компания продолжила работу в лучших традициях Tyco – безошибочно определяя перспективные стартапы, и активно поглощая их.
В 2014 г. ирландская Covidien – была поглощена американским конкурентом – Medtronic, крупнейшим производителем медоборудования. Сумма сделки составила 42,9 млрд $. Штаб-квартира нового совместного предприятия получила прописку в Дублине, операционная же штаб-квартира осталась в Миннеаполисе. Сделка позволила выйти Medtronic из-под системы налогообложения США – ставка корпоративного налога снизилась с 18% до 16%, что высвободило порядка 14 мрлд $ из средств компании. Любопытная арифметика, не правда ли?
Показания к выполнению РЧА вен нижних конечностей
Показания к такой операции определяет врач на основании выполненного (желательно самостоятельного) ультразвукового исследования вен ног. Обнаружение несостоятельности клапанов ствола магистральной вены – большой или малой подкожных, передней добавочной подкожной – является показанием к хирургическому лечению. Оптимальной операцией в наши дни является внутривенная термооблитерация – РЧА или лазерная процедура.
Этапы процедуры радиочастотной абляции
Какой-либо особенной подготовки к РЧО не требуется. Доктору необходимо выполнить ультразвуковое исследование вен с дуплексным сканированием. Пациенту необходимо сдать типичные анализы: общие анализы крови и мочи, коагулограмму, группу крови резус-фактор, а также анализы на инфекции – ВИЧ, сифилис, гепатиты B и C.
РЧО выполняется в амбулаторных условиях – манипуляционном кабинете или "малой" операционной. Все действия выполняются исключительно через проколы кожи.
Под местной анестезией производится пункция и катетеризация варикозно измененной магистральной вены – в нее устанавливается интрадьюсер – тонкая пластиковая трубочка. Через нее в вену под непрерывным контролем УЗИ вводится радиочастотный катетер, после чего выполняется тумесцентная (местная) анестезия. Следующим этапом является непосредственная тепловая обработка варикозного сосуда. Равными участками по 7 сантиметров (с «перехлестом» 0,5 см) вена запаивается на всем протяжении.
Средняя продолжительность процедуры составляет 20-30 минут, однако время может варьироваться в зависимости от каждого конкретного клинического случая. При этом большую часть занимают подготовительные манипуляции, в то время как сама операция РЧО длится 3-5 минут. За время проведения операции у пациента сохраняется тактильная чувствительность (прикосновения), болевая чувствительность отсутствует за счет местной анестезии.
Второй этап
Зачастую одной исключительно радиочастотной абляцией процедура не ограничивается. В случае наличия у пациента крупных варикозных притоков и характерных «венозных гроздьев» – необходимо решить и их судьбу. Как правило, в таких случаях выполняется РЧА магистральной вены (БПВ или МПВ) с минифлебэктомией притоков по Варади.
После окончания процедуры на оперированную ногу одевается компрессионный чулок, через несколько минут пациент может самостоятельно покинуть клинику. После такой операции необходима пешая прогулка в течение 30-60 минут.
Секундочку, а что же с веной? Она остается?
Обработанная подобным образом вена выключается из кровотока, то есть фактически перестает существовать как патологический сосуд – резервуар для постоянного застоя крови, образования тромбов и условий для трофических нарушений. В дальнейшем – в течение 6-12 месяцев – эта вена самостоятельно рассасывается, а точнее – превращается в тонкий тяж из соединительной ткани, едва различимый на УЗИ экспертного уровня. Получается тот же конечный результат, что и после флебэктомии – хирургического удаления вены. Но с гораздо меньшими травматичностью и морально-волевыми затратами, а также сроками реабилитации.
Восстановительный период
После РЧА варикозных вен, выполненной по современным стандартам, возврат к привычной бытовой активности происходит в день операции. Сразу после выписки необходима пешая прогулка около часа.
Глобальных ограничений после такой операции нет. Однако есть несколько правил, которые следует соблюдать. Это:
· исключение термических процедур (горячие ванны, баня) в сроки 1-2 месяца
· ограничение интенсивных спортивных нагрузок в течение 1-3 недель
· подъем веса более 9-10 кг также желательно ограничить
Ношение компрессионного чулка в среднем занимает до 3-4 недель после операции. Однако данные сроки могут варьироваться – в зависимости от стадии варикозного процесса, наличия осложнений, выполнения минифлебэктомии.
Осложнения радиочастотной операции на венах
В медицинской терминологии принято различать большие и малые осложнения. Для упрощения взаимопонимания позволю себе адаптировать эти понятия, разделив на непосредственно осложнения и побочные эффекты РЧА.
Осложнение – ухудшение, усугубление тяжести состояния пациента, связанное с выполненной операцией. Побочный эффект - ситуация, не вызывающая ухудшение уровня здоровья у пациента.
Осложнения РЧА вен нижних конечностей
Согласно рекомендациям Society of Interventional Radiology and the Society of Vascular Surgery, к осложнениям относят тромбоз глубоких вен, легочную эмболию, инфекцию, повреждения нервов и ожоги кожи. Общая частота возникновения данных ситуаций составляет в среднем 2,9%.
Частота осложнений РЧА при лечении варикоза
- тромбоз глубоких вен - 1,8%
- инфекции - 0,4%
- ожоги кожи - 0,3%
- повреждение нервов - 0,3%
- тромбоэмболию легочной артерии - 0,03%
При этом следует отметить тенденцию к снижению количества осложнений по мере совершенствования методики РЧА вен нижних конечностей. Предыдущая модификация РЧА имела несколько больший процент осложнений. К примеру, для катетеров первого типа были более характерными развитие глубоких венозных тромбозов (3,5%), легочной эмболии (до 1,4%) и ожогов кожи (1,3%).
От себя добавлю, что, исходя из личного опыта, сложившегося за последние 11 лет, ожог кожи при радиочастотной операции на венах – это скорее нонсенс, связанный либо с грубым нарушением методики, либо с технической неисправностью аппарата. Что касается глубоких венозных тромбозов – то это может быть либо следствием генетического нарушения свертывающей системы крови (наследственная тромбофилия, не проявлявшая себя ранее и о которой пациент не знал), либо недостаточно внимательным ультразвуковым исследованием на этапе предоперационного обследования. Крайне редко, но бывает так, что небольшой локальный тромбоз глубоких вен существовал до операции, а после ее проведения проявилась симптоматика, и тромб «нашли».
Отдельной строкой в применении эндовазальных техник – и ЭВЛК и РЧА вен – стоит так называемый тромбоз, индуцированный эндотермическим теплом – EHIT (от английского endothermal heat induced thrombosis), которому следует посвятить отдельную статью.
Побочные эффекты РЧА вен нижних конечностей
К данным явлениям относятся подчас неизбежные события:
- отек
- воспаление
- парестезии
- кровоподтеки
- преходящая боль в ногах
Согласно данным мировой литературы, наиболее характерными побочными эффектами после РЧО варикозных вен являются гематомы и болевые ощущения в области выполненной операции. Однако здесь нужно заметить, что было бы не совсем корректно связывать развитие данных явлений исключительно с выполненной радиочастотной операцией. Потому как в большинстве этих исследований она проводилась с последующей минифлебэктомией.
Также весьма спорным, на мой взгляд, является тезис о том, что частота парестезий после РЧА выше, чем после классического хирургического вмешательства или лазере, обозначенный в ряде работ.
В общей совокупности, анализ крупных исследований наглядно показывает, что РЧА вен нижних конечностей приводит к меньшей боли, ушибам и гематомам, чем классическая хирургия, и меньшим кровоподтекам, чем лазерное лечение.
Противопоказания к радиочастотной абляции вен
Нельзя выполнять радиочастотную операцию на венах в случаях:
- наличия тяжелых сердечных и цереброваскулярных заболеваний (инфаркт, инсульт или декомпенсированный атеросклероз артерий нижних конечностей)
- наличие сопутствующей патологии, требующей первоочередного лечения
- тромбоза глубоких вен
- наличия кардиостимулятора
- нарушения свертываемости крови (тромбофилии)
- беременности и лактации
- невозможности ношения компрессионного трикотажа
В последние годы во флебологической среде довольно активно обсуждается концепция относительности таких состояний как беременность и лактация в качестве противопоказаний к РЧА вен. Мое мнение таково: чтобы вмешиваться в такое крайне сложное уравнение с большим количеством переменных – нужны крайне серьезные основания. Скажем, выполнять плановую РЧА у кормящей мамы, когда показанием к хирургии является просто факт наличия варикозных вен – это… неоправданно. Другое дело – развитие острого восходящего тромбофлебита у беременной или кормящей. Однако в текущих реалиях это скорее ситуации хирургической помощи в стационаре, а не в амбулатории.
Что касается невозможности носить компрессию – это обстоятельство не позволяет сделать РЧА в сочетании с минифлебэктомией. Выполнение же изолированной РЧА (только радиочастотная абляция ствола магистральной вены, без удаления притоков) допускается без обязательного ношения компрессионного трикотажа.
А если вена очень большая, прямо-таки огромная?
Рассуждения отдельных специалистов о том, что применение методики РЧА варикозных вен имеет ограничения по диаметру сосуда – не имеют под собой абсолютно никаких оснований. Почему-то очень распространено мнение, что, дескать, широкую вену запаять радиочастотным катетером нельзя – нужно делать классическую операцию. Очевидно это связано с весьма поверхностным знакомством с методикой, либо отсутствием должного опыта.

На вершине золотого стандарта
Операция РЧА вен при варикозе нижних конечностей прошла достойный многолетний путь становления и усовершенствования. В результате уже в течение 10 лет мы имеем эффективную, безопасную, малотравматичную и эстетичную (не остается рубцов) технологию. Значимым преимуществом является возможность выполнять ее в любое время года, обеспечивая пациенту максимальный комфорт, минимум неприятных ощущений и раннюю активизацию, что позволяет полностью сохранить рабочую активность.
Все вышеперечисленное позволило данной технологии успешно завоевать признание и любовь флебологов и пациентов, прочно занять свое достойное место в плеяде методик "золотого стандарта" лечения варикоза.